當“快”成為新潮流,我們是否真的準備好了?
近年來,加速重復經(jīng)顱磁刺激(rTMS)及其更高效的變體——θ爆發(fā)刺激(TBS)方案,正在從學術(shù)研究走向臨床實踐。從最早嘗試的兩天15次治療,到如今備受關(guān)注的斯坦福神經(jīng)調(diào)控療法(SNT/SAINT),加速方案以其大幅縮短的治療周期和不劣于傳統(tǒng)療程的療效,迅速贏得了臨床醫(yī)生和患者的關(guān)注。
2022年,SNT方案獲得美國FDA批準,更是將這股熱潮推向頂峰。越來越多的設(shè)備公司、臨床中心開始布局加速TMS服務,試圖讓抑郁患者在一周內(nèi)、甚至一天內(nèi)完成原本需要4-6周的治療。
然而,熱度之下,冷靜的聲音不可或缺。
澳大利亞國立大學的Paul Fitzgerald教授及杭州師范大學車先偉副教授于2026年2月在Brain Stimulation(IF=8.4)發(fā)表題為“Accelerated rTMS: Complexities and clinical translation”的社論(Editorial)。本文將從臨床實際應用的角度,系統(tǒng)梳理了加速TMS領(lǐng)域的核心爭議。
盡管已有超過25項加速方案臨床試驗發(fā)表,但目前尚無任何一種加速方案被證明全面優(yōu)于其他方案。相反,研究者們在治療次數(shù)、間隔時間、脈沖劑量、刺激強度、靶向方法、左右側(cè)選擇等核心參數(shù)上,仍存在廣泛分歧。
Q1 需要多少次治療,以及在多長時間內(nèi)進行?
目前的研究方案跨度極大,從每天三次治療、持續(xù)六天的方案,到單日 20 次治療的方案。此外,也有一批研究支持“中度加速(moderately accelerate)”方法的療效,即通常在兩到三周內(nèi)進行每日兩次rTMS/iTBS治療。
Q2 兩次治療之間的最佳間隔時間?
現(xiàn)有研究使用的間隔從5分鐘到50分鐘不等,對于每日僅兩次的方案,間隔甚至可延長至6–8小時。
SNT方案采用50分鐘間隔,其理論依據(jù)來自大鼠海馬腦片研究及有限的人體生理學研究,認為間隔<40分鐘的多次iTBS可能無法累積最大效應。但這一設(shè)定也帶來巨大臨床負擔:每日10次治療意味著患者和醫(yī)護人員需在12-14小時內(nèi)完成全部流程。
但更直接相關(guān)的人體神經(jīng)生理學研究給出了不同答案:
①以15分鐘間隔進行三次iTBS,第三次治療后皮層興奮性顯著增強;
②兩次iTBS間隔15分鐘可顯著增強運動皮層興奮。
這些結(jié)果提示,iTBS誘導的神經(jīng)可塑性可以在15分鐘的間隔內(nèi)累積,而像50–60分鐘這樣較長的間隔在臨床上也許并非必需,且操作更為不便。
值得注意的是,目前兩項最大規(guī)模的加速iTBS臨床研究也都采用了15分鐘的間隔,并報告了與常規(guī)rTMS相當?shù)呐R床效果。
綜合來看,治療間隔的最佳時長尚未有定論,但現(xiàn)有人體研究傾向于認為較短間隔(約15分鐘)足以產(chǎn)生累積效應,也更臨床可行。
Q3 每次加速 iTBS 治療的最佳脈沖數(shù)是多少?
現(xiàn)有加速iTBS研究大多采用單次600或1800脈沖的標準方案,也有部分使用1200脈沖。
模型計算和實證數(shù)據(jù)均表明,不論600、1200還是1800,這些不同方案對前額葉皮層興奮性的增強效果相近,暗示增加到1800未必帶來額外收益。一項使用3000脈沖的研究甚至報告了較低的臨床應答率。
從耐受性考慮,更多的脈沖也可能增加患者疲勞和不適感,因此在追求更高劑量的同時需兼顧可耐受性。目前尚缺乏直接比較不同脈沖數(shù)的RCT,因而各種劑量的療效優(yōu)勢與副作用權(quán)衡仍未明確。
Q4 加速 iTBS 應用的最佳刺激強度是多少?
早期研究發(fā)現(xiàn),TBS刺激可在低于個體運動閾值(RMT)的強度下調(diào)節(jié)皮層興奮性,高于一定水平的強度甚至可能降低效應。臨床初期試驗多采用較低強度(低于運動閾值)進行TBS刺激。然而,在奠定iTBS療效的THREE-D試驗中,研究者使用了120% RMT的刺激強度,這一參數(shù)也在隨后的實踐中得到廣泛應用。
至今,只有一項加速TBS研究對比了80%與120% RMT強度在療效上的差異,結(jié)果未發(fā)現(xiàn)兩者有顯著差別。這提示在加速方案中,較低的刺激強度可能已足夠發(fā)揮療效。
Q5 靶向刺激DLPFC實現(xiàn)治療效果的最佳方法是什么?
功能影像學指導下的神經(jīng)導航可實現(xiàn)個體化靶向,但缺乏大樣本前瞻性研究表明其臨床療效優(yōu)于簡化方法(標準“5厘米法”)。現(xiàn)代常用的定位方法如Beam F3技術(shù)考慮了患者頭部大小,相對于標準“5厘米法”能更準確地定位背外側(cè)前額葉(DLPFC),且操作簡便。
目前尚無明確證據(jù)顯示影像導航定位可顯著提高療效,因此其額外成本和復雜度在臨床上難以完全證明其合理性。值得一提的是,已有研究表明,深部TMS也可在加速方案中應用,但其療效與傳統(tǒng)線圈相比尚缺少直接對照數(shù)據(jù)。
Q6 最佳的刺激方法是什么?
關(guān)于刺激模式的選擇,多年來尚無定論。常規(guī)rTMS研究中,高頻左側(cè)刺激、低頻右側(cè)刺激、序貫雙側(cè)刺激以及深部TMS等多種方案均被嘗試,但迄今沒有一致證據(jù)表明其中任何一種明顯優(yōu)越。
在非加速TBS研究中,右側(cè)cTBS和左側(cè)iTBS均能改善抑郁,但基于THREE-D結(jié)果,左側(cè)iTBS已成為臨床常用標準。大多數(shù)加速方案沿用左側(cè)高頻rTMS或左側(cè)iTBS作為單一刺激。也有研究采用序貫雙側(cè)TBS,即右側(cè)cTBS聯(lián)合左側(cè)iTBS,發(fā)現(xiàn)其抗抑郁效果與常規(guī)rTMS相當。
有趣的是,一項直接比較左側(cè)iTBS和右側(cè)cTBS(各90,000脈沖,5天)的研究發(fā)現(xiàn)兩者總體抗抑郁效應相似,但右側(cè)cTBS對自殺意念和焦慮癥狀的改善更顯著。綜上,至今尚無法推薦加速rTMS的單一最佳刺激模式,各種模式均有支持證據(jù),但也存在待解決的問題。
臨床轉(zhuǎn)化中的現(xiàn)實考量
盡管上述問題尚未完全解答,但現(xiàn)有證據(jù)已足以支持在特定臨床情境下合理應用加速TMS/TBS方案:
偏遠地區(qū)患者
壓縮治療時間,減少往返奔波,提升治療可及性。
住院患者
縮短住院周期,降低醫(yī)療成本,加快床位周轉(zhuǎn)。
急診情境
需要快速反應的患者,比如伴有急性自殺意念的患者。
SNT方案在5天內(nèi)即可觀察到癥狀改善和緩解,速度往往超過了當下急癥標準——電休克(ECT)的效果。此外,TBS治療侵入性更低、操作更簡便,并且療效可能比氯胺酮治療更持久。雖然目前尚缺乏直接比較加速TBS、ECT和氯胺酮的研究,但已有觀點認為,5天加速TBS方案可以作為特定患者急癥時的初始或過渡療法,如在準備進行ECT治療期間先行加速TBS治療。
同時應關(guān)注安全性與耐受性問題:集中式治療可能增加疲勞、頭痛等不良反應,并加重臨床資源調(diào)度壓力。
總結(jié)
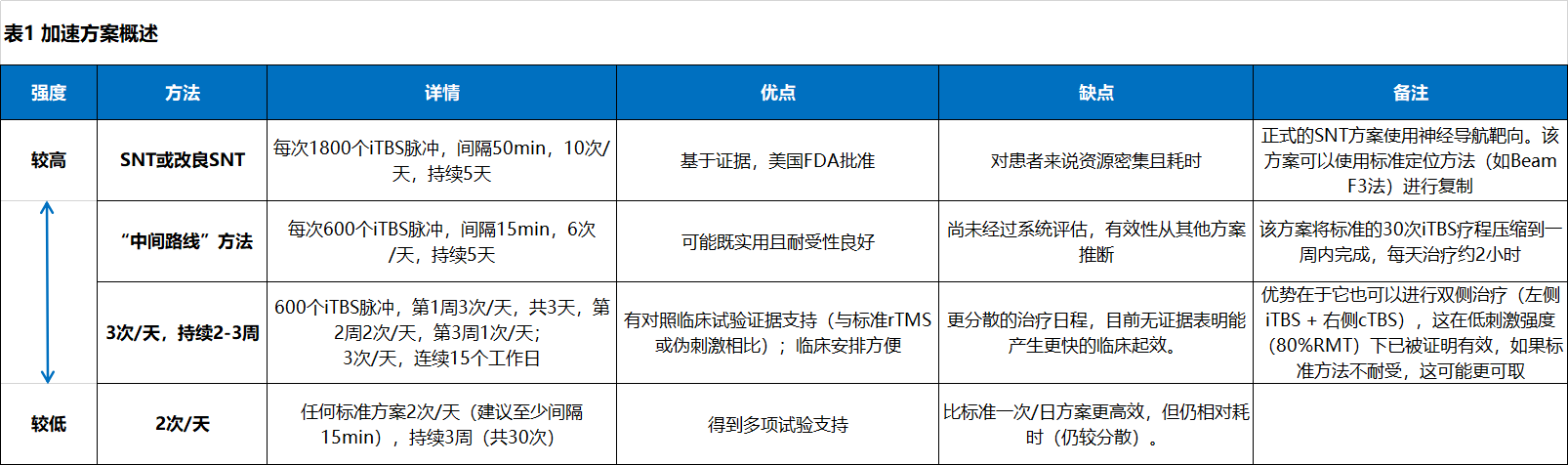
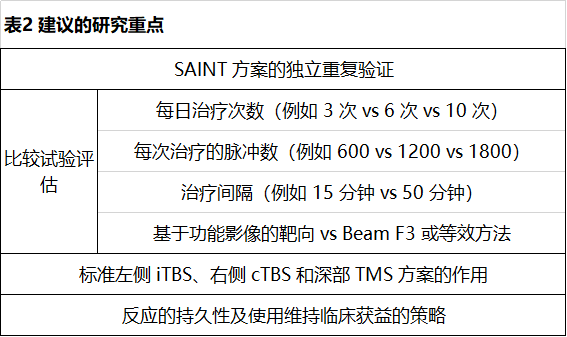
目前尚無任何一種方案可以被推薦為優(yōu)于其他方案。表1總結(jié)了基于現(xiàn)有證據(jù)的幾種臨床上合理的選擇,以及每種方案可能最適用的背景;表 2 列出了未來幾年研究中需要關(guān)注的一些最緊迫的問題。
聲明
此內(nèi)容由英智科技臨床支持部整理,歡迎批評指正,轉(zhuǎn)載請注明出處。
參考文獻:Fitzgerald, P. B., Lagopoulos, J., & Che, X. (2026). Accelerated rTMS: Complexities and clinical translation. Brain stimulation, 19(2), 103057. Advance online publication. https://doi.org/10.1016/j.brs.2026.103057